Введение. Мочекаменная болезнь (МКБ) является одним из распространенных урологических заболеваний и в общей популяции встречается среди 5,3% населения, характеризуется тенденцией к неуклонному росту числа заболевших [1]. В последнее время возросла доля так называемых сложных форм уролитиаза, к числу которых относят коралловидные и крупные, более 20 мм, лоханочные камни, билатеральные камни почек, а также камни единственной почки [2]. Мочекаменную болезнь единственной почки выделяют в отдельную клиническую форму ввиду тяжести течения заболевания, высокого риска развития обтурационной анурии, гнойно-септических осложнений, частоты рецидивирования, отсутствия функционального резерва почки, наличия хронического пиелонефрита и быстропрогрессирующей почечной недостаточности [3]. Отмечается увеличение доли пациентов с камнями единственной почки, которые составляют 2–6% от общего числа больных, страдающих МКБ. Все это определяет актуальность поисков и путей модернизации различных методов лечения [4].
Чрескожная нефролитотрипсия (ЧНЛТ) стала «золотым» стандартом лечения больных «сложными» формами уролитиаза. Однако на сегодняшний день у исследователей нет единого мнения о необходимости и безопасности формировании дополнительных доступов, применения методики ЧНЛТ «tubeless», количестве лечебных сессий у пациентов с единственной почкой.
Представляем наш опыт применения ЧНЛТ при лечении камней единственной почки.
Материалы и методы. Чрескожная нефролитотрипсия была выполнена 49 пациентам с МКБ единственной почки, находившихся на лечении в МОНИКИ им. М. Ф. Владимирского с января 2000 по декабрь 2013 г. Конкременты в единственной функционирующей почке выявлены у 28 (57,2%) человек, в единственной «приобретенной» почке – у 18 (36,7%), в единственной врожденной – у 3 (6,1%). Возраст пациентов колебался от 18 до 82 лет, в среднем составив 57,6±11,8 года. Преобладали лица женского пола в соотношении 1,9:1,0. Камни локализовались в почке большинства пациентов – 44 (89,8%) человека, а конкременты верхней трети мочеточника диагностированы у 5 (10,2%) больных. Камни были одиночными (18; 36,7%), множественными (14; 28,6%) или коралловидными (17; 34,7%). Распределение по размерам конкрементов было следующим: до 2 см – 6 (12,2%) больных, 2,1–3,0 см – 23 (47%) более 3,1 см – 20 (40,8%) пациентов. Рентгенопозитивные камни (32; 65,3%) отмечены в подавляющем большинстве наблюдений. Рецидивный характер нефролитиаз единственной почки имел место у 11 (22,4%) пациентов; рецидив возникал в среднем через 6 лет после первичного удаления конкрементов. Пациентов с резидуальными камнями, оставленными во время предыдущих оперативных вмешательств, выполненных в других лечебных организациях, было 2 (4,1%).
Диагностический алгоритм обследования помимо общепринятых лабораторных методов включал посев мочи на флору и чувствительность, УЗИ мочевыводящей системы, обзорную и экскреторную урографию, компьютерную томографию (по показаниям), динамическую нефросцинтиграфию (по показаниям).
Тупые боли в области поясницы присутствовали у всех 49 пациентов. Бактериурия в диагностическом титре исходно была верифицирована для 21 (42,8%) пациента, всем им была проведена антибиотикотерапия с последующим контрольным посевом мочи. Преобладали грамотрицательные штаммы (76,2%): Escherichia coli, Pseudomonas aeruginosa, Proteus mirabilis и др. Оперативное вмешательство выполнено при концентрации микроорганизмов в моче не более 104 КОЕ/мл. Хронический пиелонефрит осложнил течение заболевания 44 (89,8%) пациентам.
Предварительное дренирование почки потребовалось 20 (40,8%) пациентам ввиду возникших анурии и острого обструктивного пиелонефрита. Оно было осуществлено при помощи чрескожной пункционной нефростомии (ЧПНС) (12; 24,5%), внутреннего стента (5; 10,2%), катетеризации мочеточника (1; 2%), а также одновременно ЧПНС и стента (2; 4,1%).
Операции выполнены с помощью ригидных уретероцистоскопов 19–22 Ch и ригидных нефроскопов 24–26 Ch, а также гибкого уретеронефроскопа 7,5 Ch («Karl Storz», Германия). Для дробления конкрементов были применены аппарат для контактной литотрипсии Swiss Lithoсlast Master (EMS, Швейцария) и хирургический гольмиевый лазер MEDILAS H20 («Dornier MedTech», Германия).
Выбор пункционного доступа определен топографией камня. При формировании рабочего хода через гипертрофированную паренхиму единственной почки с целью уменьшения риска кровотечения чаще выполняли пункцию задних чашечек нижнего (65,3%), реже среднего (18,4%) сегментов вдоль воображаемой оси, проходящей через саму чашечку и ее шейку, используя комбинацию УЗИ-наведения и рентгенконтроля. Формирования дополнительных чрескожных доступов старались избегать, чтобы уменьшить травму паренхимы органа, однако это потребовалось 5 (10,2%) больным с множественными и коралловидными камнями. В литературе есть данные о значительном ухудшении функции единственной почки после ЧНЛТ с применением множественных доступов в отношении пациентов с сопутствующими хронической почечной недостаточностью (ХПН), гипертонической болезнью и сахарным диабетом [5]. В нашем исследовании подобных больных было большинство – 40 (81,6%) человек.
Чрескожная операция произведена в один этап 41 (83,7%) больному, в два и три – 6 (12,2%) и 2 (4,1%) пациентам соответственно. В среднем для полного удаления камня больным потребовалось 1,2±0,5 лечебной сессии продолжительностью 72,7±22,9 мин.
 В конце ЧНЛТ визуально оценивали состояние чашечно-лоханочной системы. В результате длительного нахождение конкрементов 7 (14,3%) пациентов страдали отеком и структурными изменениями слизистой лоханочно-мочеточникового сегмента. Для того чтобы предотвратить в дальнейшем формирование стриктуры, выполнено шинирование этого участка (стент, дополнительный дренаж).
В конце ЧНЛТ визуально оценивали состояние чашечно-лоханочной системы. В результате длительного нахождение конкрементов 7 (14,3%) пациентов страдали отеком и структурными изменениями слизистой лоханочно-мочеточникового сегмента. Для того чтобы предотвратить в дальнейшем формирование стриктуры, выполнено шинирование этого участка (стент, дополнительный дренаж).
Операцию ЧНЛТ традиционно завершали дренированием прооперированной почки с помощью нефростомы. Контрольное обследование проведено через 1 нед, 1 и 3 мес после операции.
Статистическая обработка полученных результатов осуществлена с помощью программ Microsoft Statistica 6.1 и SPSS v.17.0. О наличии связи между рассматриваемыми параметрами судили на основании коэффициента ранговой корреляции Спирмена. Анализ различий частотных данных проведен с помощью критерия χ2. Разницу сравниваемых показателей считали статистически значимой при р<0,05.
Результаты. Эффективной считали ЧНЛТ, приводящую к фрагментации камня с удалением основной массы конкремента непосредственно во время операции, либо допускалось наличие фрагментов менее 5 мм, способных к самостоятельному отхождению в послеоперационном периоде в течение 3 мес на фоне восстановленной уродинамики верхних мочевыводящих путей (ВМП) [6].
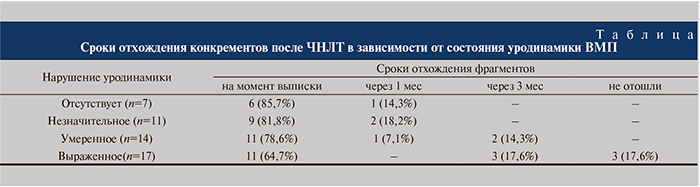
Полное очищение почки от камня на момент выписки отмечено у 75,5% больных. Основная масса конкремента удалена во время операции. У 12 (24,5%) оперированных пациентов остались резидуальные камни размером 6–9 мм. При изначальном отсутствии и незначительном нарушении уродинамики наблюдалось отхождение всех оставшихся фрагментов к концу первого месяца (18; 100%), а при умеренном и значительном нарушении уродинамики ВМП – только к исходу 3-го месяца (28; 90,3%) (см. таблицу). Однако отхождение резидуальных конкрементов не зависело от изначальной степени нарушения уродинамики ВМП (р=0,205). При контрольном обследовании через 1 и 3 мес эффективность с учетом отхождения резидуальных камней составила 83,7 и 93,9% соответственно.
У 3 (6,1%) пациентов определены резидуальные фрагменты размером 9 мм. Они локализовались в нижних чашечках, находящихся под острым углом к продольной оси ригидного нефроскопа, доступ к которым во время операции был технически невозможен. Решено воздержаться от дистанционной ударно-волновой литотрипсии резидуальных фрагментов с учетом малой вероятности отхождения осколков массы раздробленного конкремента из-за узкой шейки чашечки и выбрать тактику динамического наблюдения.
Наибольшая эффективность ЧНЛТ при уролитиазе единственной почки имела место при размере камня до 2 см – 100%, а при величине камня 2,1–3,0 и более 3,1 см составила 95,6 и 90% соответственно. Однако положительный результат ЧНЛТ при лечении камней единственной почки не зависел от размера конкремента (р=0,594).
Количество необходимых лечебных сессий (р=0,013), продолжительность оперативного вмешательства (р<0,0001), сроки послеоперационного нахождения пациента в стационаре (р<0,0001) напрямую зависели от размера конкремента. Средний послеоперационный койко-день составил 15,4±8,8 дня. Максимальные показатели получены в группе больных с камнями более 3,1 см, которым для очищения почки требовалось 1,4±0,6 лечебной сессии продолжительностью 84,1±20,9 мин, а время пребывания в стационаре составило 18,1±9,9 дня.
Осложнения при выполнении ЧНЛТ пациентам с камнями единственной почки регистрировали в 44,9% наблюдений. Выполнение вспомогательных манипуляций потребовалось 13 (26,5%) пациен-там.
Интраоперационные осложнения развились у 14,3% больных. Кровотечение, потребовавшее переливания плазмы и эритроцитарной массы, возникло у 4 (8,2%) пациентов. Перфорация лоханки при контакте с зондом литотриптора произошла у 2 (4,1%) больных. Операция была завершена установкой катетера-стента на срок 6 нед, после удаления которого проходимость ВМП была признана удовлетворительной. Потеря рабочего хода произошла у 1 (2%) пациента, что потребовало установки катетера-стента и ЧПНС. Однако через 3 нед после выписки пациент вновь поступил в клинику с явлениями острого пиелонефрита. Больному выполнены ревизия паранефральной клетчатки, декапсуляция почки, пиелолитотомия.
Частота осложнений в ближайшем послеоперационном периоде составила 30,6%. Почечная колика в результате образования каменной дорожки возникла у 7 (14,3%) пациентов. Для ее купирования выполнены срочная контактная уретеролитотрипсия (3 больным), а также катетеризация мочеточника (1). В остальных случаях удалось справиться консервативными мероприятиями. Острый пиелонефрит развился в 7 (14,3%) наблюдениях, из них в 1 проведена катетеризации мочеточника, в остальных – только консервативная терапия. Подкапсульная гематома, потребовавшая впоследствии чрескожного дренирования, образовалась у 1 (2%) пациента.
Связи между размером конкремента, числом осложнений и вспомогательных манипуляций не отмечено (р=0,361). Все осложнения возникли у пациентов с камнями в «приобретенной» (38,9%) и единственно функционирующей (53,6%) почке. Исходной причиной, приведшей к наличию «приобретенной» единственной почки (100%) и единственной функционирующей почки (86,7%), у данной группы больных была МКБ. Уровень осложнений, несмотря на большие значения предварительного дренирования (42,8%), был самым высоким для пациентов с камнями в единственной функционирующей почке (53,6%). Однако связи между клинической формой единственной почки и возникновением осложнений в ходе лечения МКБ не выявлено (р=0,121). Не обнаружено корреляции между наличием осложнений и причиной «утраты» контралатеральной почки (р>0,05).
Приводим клиническое наблюдение.
Б о л ь н о й М. 60 лет поступил в урологическую клинику МОНИКИ с диагнозом «мочекаменная болезнь. Камни единственно функционирующей правой почки. Хронический пиелонефрит, ремиссия. ХПН 1-й степени». Пациента беспокоили постоянные боли в правой поясничной области. Страдает МКБ около 32 лет. Заболевание стало причиной сморщивания левой почки. Больному выполнена ЧНЛТ справа, пункционный доступ осуществлен через нижнюю чашечку. Во время операции осложнений не возникло. При контрольном УЗИ органов мочевой системы через 3 дня диагностирована подкапсульная гематома правой почки. Нефростома удалена на 7-е сутки после выполнения антеградной пиелоуретерографии. При дальнейшем наблюдении отмечено увеличение размеров гематомы правой почки (см. рисунок). Выполнено ее чрескожное дренирование с хорошим эффектом.
Обсуждение. За последние 20 лет ЧНЛТ стала методом первой линии лечения крупных, множественных и коралловидных камней единственной почки, сведя травму паренхимы органа и риск возникновения осложнений к минимуму благодаря совершенствованию инструментария и технике операции. Эффективность метода ЧНЛТ при камнях единственной почки составляет 59–81,5%, что ниже, чем в общей популяции. Вероятнее всего, это обусловлено настороженным подходом хирурга к лечению данной группы больных и негативным отношением к форсированию хода операции. В большинстве исследований после ЧНЛТ у таких больных при длительном наблюдении отмечается стабилизация или улучшение функции единственной почки [7–9]. Зачастую ЧНЛТ служит альтернативой открытому вмешательству при конкрементах единственной почки.
Мы согласны с исследователями, которые поддерживают стремление разделить оперативное лечение на две лечебные сессии при удалении больших конкрементов с целью максимального уменьшения интраоперационной кровопотери, количества абсорбируемой ирригационной жидкости, риска значительного повышения внутрипочечного давления, влекущих за собой ряд осложнений [10, 11].
Мы согласны с мнением исследователей, считающих, что применение бездренажной методики ЧНЛТ неприемлемо для пациентов с камнями единственной почки [12, 13]. После ЧНЛТ «tubeless» при наличии крупных резидуальных фрагментов исключается возможность выполнения повторной нефроскопии без формирования нового доступа, а также образование тампонады лоханки с гемостатической целью при возникшем кровотечении. В послеоперационном периоде повышен риск развития острого пиелонефрита. Преимущества этой методики – меньшая выраженность болевого синдрома, а следовательно – и потребность в обезболивании; быстрое заживление раны, минимальное подтекание мочи из места сформированного доступа, сокращение сроков пребывания больного в стационаре, быстрое восстановление трудоспособности в послеоперационном периоде мы считаем сомнительными для больных уролитиазом единственной почки.
Заключение. ЧНЛТ – высокоэффективный метод лечения больных камнями единственной почки.
В результате преобладания пациентов с коралловидными и множественными конкрементами лечение сопровождается высоким уровнем осложнений. Основополагающую роль в достижении успешного результата лечения, сводя риск осложнений к минимуму, играют правильный выбор показаний и противопоказаний к ЧНЛТ, предоперационная подготовка, соблюдение технических аспектов операции, тщательное послеоперационное ведение.


